Epidemiologie van HPV-infectie
Het papillomavirus veroorzaakt een van de meest wijdverbreide seksueel overdraagbare infecties bij vrouwen en bij mannen.
Bij 1 op de 3 jonge vrouwen komt een infectie met het papillomavirus vaak voor bij het begin van hun seksueel actief leven (tussen de leeftijd van 18 en 25 jaar). Het risico op infectie neemt af met de jaren en is groter bij jonge vrouwen die seksueel actief zijn en kleiner bij mannen. Toch komt ongeveer 70-80% van de seksueel actieve bevolking ooit in contact met het papillomavirus.
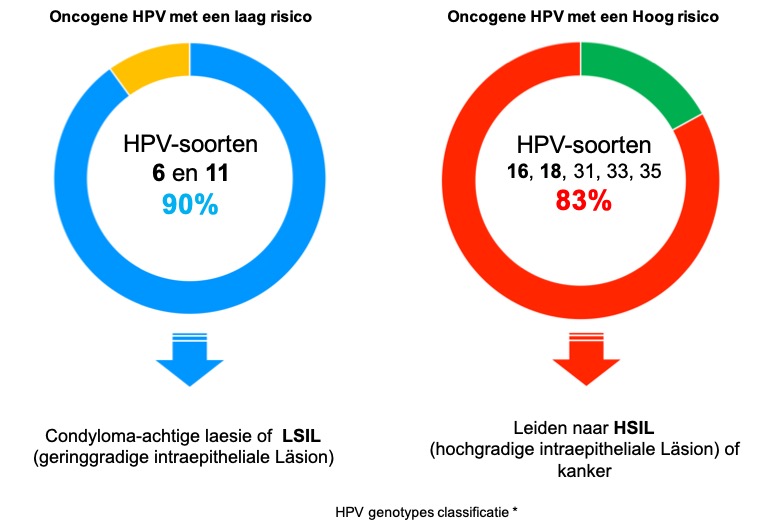
In 90% van de gevallen verdwijnen infecties met het papillomavirus spontaan na 2 tot 3 jaar. Bij 3 tot 10% van de vrouwen zal het virus persisteren en ontstaat er een precancereuze cervicale intra-epitheliale (CIN) laesie, een voorloper van baarmoederhalskanker. Tussen het begin van een oncogene HPV-infectie en het ontstaan van laesies of baarmoederhalskanker kunnen meerdere jaren verstrijken.
In België staat baarmoederhalskanker op de 8e plaats in de lijst met kankers die het vaakst voorkomen bij vrouwen. Jaarlijks worden ongeveer 650 gevallen van invasieve baarmoederhalskanker vastgesteld en ongeveer 200 vrouwen overlijden eraan (1).