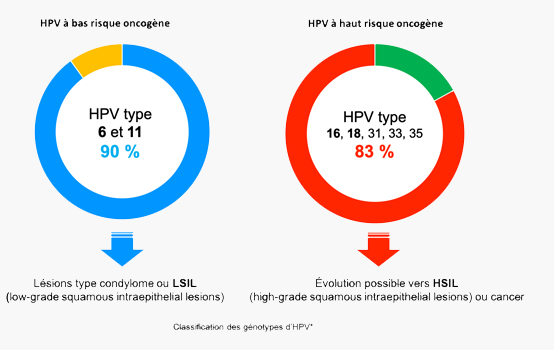
Épidémiologie de l’infection à HPV
Le papillomavirus cause une des infections sexuellement transmissibles la plus répandue chez les femmes et les hommes.
L’infection par papillomavirus est fréquente au début de la vie sexuelle (entre 18 et 25 ans) chez 1/3 des jeunes femmes. Le risque d’infection diminue avec l’âge et il est majeur chez les jeunes femmes sexuellement actives et moindre chez les hommes. Cependant, environ 70-80% de la population sexuellement active sera en contact avec le papillomavirus au cours de sa vie sexuelle.
Dans 90% des cas, les infections par papillomavirus disparaissent spontanément après 2-3 ans. Chez 3-10% des femmes le virus va persister et développer une lésion précancéreuse cervicale intraépithéliale (CIN), précurseur du cancer du col de l’utérus. Entre le début d’une infection par un HPV oncogène et l’apparition de lésions ou d’un cancer du col utérin plusieurs années peuvent s’écouler.
En Belgique, le cancer du col de l’utérus représente le 8ème cancer en fréquence chez la femme. Chaque année environ 650 cas de cancer invasif du col sont recensés et environ 200 femmes décèdent (1).